Amenorrea
Argomenti trattati
Amenorrea: cos’è?
L’amenorrea è l’assenza delle mestruazioni. Chi soffre di amenorrea, infatti, non ha il flusso da almeno tre mesi e in alcuni casi addirittura non l’ha mai avuto.
Se per la maggior parte delle donne in età fertile le mestruazioni sono un appuntamento mensile, per alcune non è così.
L’amenorrea è invece normale durante la gravidanza, il puerperio, l’allattamento e la menopausa, ma, al di fuori di questi particolari momenti della vita, ogni donna in età fertile (vale a dire nel lungo periodo che intercorre tra la pubertà e la menopausa) dovrebbe avere un flusso più o meno regolare.
Amenorrea, quando è normale
Occorre tenere presente che l’amenorrea è fisiologica, cioè normale, in alcuni particolari momenti della vita di una donna: ecco i più importanti.
- Nell’adolescenza: un’assenza del flusso mestruale nei mesi immediatamente successivi al menarca (prima mestruazione) non è rara. Al contrario: è una condizione che riguarda molte ragazze ed è provocata dalla non completa maturazione dell’apparato sessuale. In genere, si risolve spontaneamente nel giro di un anno o due.
- In gravidanza: l’arresto delle mestruazioni è proprio il primo segnale dell’avvio di una gravidanza. L’annidamento dell’embrione nell’utero blocca infatti lo sfaldamento dell’endometrio e la conseguente mestruazione.
- Nel puerperio: dopo il parto, se la mamma non allatta, le prime mestruazioni (capoparto) si verificano mediamente dopo 40-50 giorni, grazie alla lenta ripresa dell’attività delle ovaie. Se invece la mamma allatta, l’amenorrea può durare da un paio di mesi a molti di più.
- Durante l’allattamento: se la mamma allatta, il capoparto può comparire dopo 60-70 giorni, ma anche dopo diversi mesi. L’amenorrea in questo caso è provocata dalla prolattina, l’ormone della lattazione che contrasta l’azione stimolante dell’ovulazione da parte di altri ormoni come gli estrogeni.
- In menopausa: l’amenorrea è determinata dal fisiologico crollo degli ormoni femminili che governano l’età fertile della donna.
Amenorrea primaria e secondaria
Gli esperti distinguono due tipi di disturbo: amenorrea primaria e amenorrea secondaria. Alla base del problema possono esserci tante cause diverse.Amenorrea primaria
L’amenorrea primaria, che è la forma più rara, riguarda le ragazze che al compimento dei 16 anni non hanno ancora avuto la prima mestruazione (menarca) nonostante abbiano sviluppato tutti i caratteri sessuali secondari, come mammelle, peli ascellari, peli pubici. L’amenorrea primaria in alcuni casi dipende anomalie congenite dell’apparato genitale, come uno sviluppo insufficiente, malformazioni, aderenze dell’utero, dell’ovaio o della vagina oppure un’insensibilità della mucosa uterina agli stimoli ormonali.
In altri casi, le cause sono da attribuire ad alcune malattie di origine genetica, come la Sindrome dell’X fragile, la Sindrome di Turner, la Sindrome di Kallmann. Ovviamente, per fare in modo che il ciclo mestruale si avvii correttamente e compaia il flusso, occorre risolvere – se e quando possibile – le patologie alla base del problema. Per le anomalie di tipo anatomico si ricorre alla chirurgia.
Amenorrea secondaria
L’amenorrea secondaria è una condizione piuttosto frequente e consiste nella cessazione, da almeno tre mesi, delle mestruazioni in una donna che prima aveva un flusso più o meno regolare. Può dipendere da numerosi fattori che interferiscono con l’attività ovarica e il ciclo mestruale, come per esempio una malattia, una situazione di forte stress, un disturbo alimentare (anoressia o bulimia), uno stato di depressione, l’uso di alcuni farmaci o anticoncezionali e altro ancora.
Quando una donna con un ciclo mensile più o meno regolare, pur non essendo in gravidanza, allattamento o menopausa, non ha più le mestruazioni e la situazione si protrae da almeno tre mesi vuol dire che soffre di amenorrea secondaria e che occorre indagare la situazione per capire da che cosa è causata.
Amenorrea: le cause
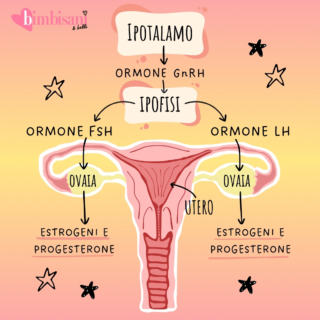
Nella maggior parte dei casi, l’amenorrea secondaria è la conseguenza di una malattia che influisce sul meccanismo che controlla il ciclo mestruale, presieduto da quattro organi: ipotalamo, ipofisi, ovaio e utero. In condizioni normali l’ipotalamo (situato nel cervello) produce l’ormone GnRh che stimola l’ipofisi (ghiandola alla base del cervello) a produrre gli ormoni follicolo-stimolante (FSH) e luteinizzante (LH), che stimolano a loro volta le ovaie a produrre altri ormoni (estrogeni e progesterone), che governano il ciclo mestruale dalla maturazione del follicolo all’ovulazione fino allo sfaldamento dell’endometrio (tessuto di rivestimento interno dell’utero) con le mestruazioni.
Esistono però diversi disturbi che possono alterare questo meccanismo mensile:
- le malattie dell’ipofisi o dell’ipotalamo, come i tumori dell’ipofisi e dell’ipotalamo o la Sindrome di Sheehan, che colpisce l’ipofisi dopo il parto e inibisce l’allattamento;
- la sindrome dell’ovaio policistico, caratterizzata dalla presenza di cisti ovariche multiple, da alterazioni del ciclo mestruale e del metabolismo e dall’aumento degli ormoni androgeni.
È bene sottolineare che la sindrome dell’ovaio policistico e i disordini dell’ipofisi e dell’ipotalamo rappresentano oltre i tre quarti di tutte le cause di amenorrea secondaria.
Altre cause di amenorrea secondaria
La cessazione delle mestruazioni, comunque, può dipendere anche da altri fattori: ecco i più comuni:
- le disfunzioni della tiroide (ipertiroidismo e ipotiroidismo), che possono determinare squilibri ormonali responsabili della mancanza delle mestruazioni;
- l’iperprolattinemia, una condizione caratterizzata da valori ematici di prolattina superiori alla norma, che contrasta l’azione di ormoni come gli estrogeni, indispensabili per stimolare l’ovulazione e il normale ciclo mensile;
- l’anoressia, la bulimia e l’obesità, in quanto le gravi carenze di cibo o, viceversa, gli eccessi alimentari cronici determinano squilibri ormonali che coinvolgono i meccanismi all’origine del ciclo mensile;
- lo stress intenso, perché interferisce con l’attività dell’ipotalamo, e quindi anche dell’ipofisi, riducendo o bloccando la produzione degli ormoni follicolo-stimolante e luteinizzante con conseguenze per l’ovulazione e il ciclo mestruale;
- lo sport praticato a livelli estremi, in quanto comporta uno stress psicofisico che incide sull’equilibrio ormonale;
- l’assunzione di particolari farmaci, come i chemioterapici, gli antipertensivi, gli antidepressivi, gli antipsicotici;
- l’uso di anticoncezionali, che in certe donne determina l’arresto delle mestruazioni (si tratta comunque di un arresto reversibile: interrompendo gli anticoncezionali, si ripristina il ciclo mensile);
- la formazione di tessuto cicatriziale nell’utero in seguito a interventi come il raschiamento (Sindrome di Asherman).
Sintomi amenorrea
Il sintomo tipico dell’amenorrea è ovviamente il mancato arrivo delle mestruazioni, ma può essere accompagnato da altri disturbi legati alle cause da cui dipende l’amenorrea stessa, come per esempio:
- acne, ipertricosi e irsutismo, dovuti a un eccesso di ormoni androgeni;
- secchezza vaginale, vampate di calore, sudorazione notturna, caduta dei capelli, calo della libido, riconducibili a una carenza di ormoni femminili;
- cefalea, insonnia, disturbi della visione, legati agli squilibri ormonali;
- fuoriuscita di gocce di latte dal seno (galattorrea), in caso di iperprolattinemia;
- forte dimagrimento o aumento di peso, causato da disturbi alimentari come anoressia o bulimia o da problematiche ormonali.
Amenorrea ipotalamica
L’amenorrea ipotalamica, nota anche come amenorrea funzionale ipotalamica (Afi), è una disfunzione piuttosto comune soprattutto tra le giovanissime (in Italia ne soffre ben il 15% delle adolescenti), che però sottovalutano il disturbo in quanto non caratterizzato da sintomi preoccupanti. Si tratta di una forma di amenorrea non riconducibile a cause organiche specifiche, che si manifesta in concomitanza con situazioni caratterizzate da:
- forte stress,
- peso corporeo molto inferiore alla norma (comunque inferiore al proprio fabbisogno), con bassa massa grassa, spesso raggiunto grazie ad anoressia,
- eccesso di sport o attività fisica.
Studi effettuati a questo proposito hanno rilevato che le ragazze con amenorrea ipotalamica funzionale tendono ad avere comportamenti alterati come eccessivo perfezionismo, errata percezione del proprio corpo, dipendenza dal giudizio degli altri e dai canoni di bellezza imposti dalla moda (silhouette da modella), tendenza alla depressione. Da qui la ricerca di un miglioramento della propria immagine, da raggiungere attraverso continue diete restrittive e intenso esercizio fisico, anche a costo di sacrifici e di uno standard di vita stressante.
Quando l’amenorrea dipende da fattori fisici (come la pratica di sport), psichici (come lo stress) o metabolici (come i disturbi alimentari), l’assenza delle mestruazioni rappresenta una sorta di meccanismo di protezione dell’organismo. In pratica, l’ipotalamo, che è un po’ la centralina di controllo dell’energia corporea, quando si accorge che qualcosa non funziona a dovere, indirizza l’energia disponibile là dove serve ad assicurare la sopravvivenza, bloccando l’ovulazione e, con essa, una funzione considerata non essenziale in quel momento, come appunto una possibile gravidanza.
Amenorrea da stress
L’amenorrea da stress è una forma di amenorrea ipotalamica che non dipende da disturbi organici o da altri tipi di alterazioni. L’unica causa a cui è riconducibile l’assenza di mestruazioni (da almeno tre mesi) in questo caso è il forte stress, un fattore emotivo direttamente proporzionale all’ormone cortisolo che lo provoca: più cresce lo stress, più aumenta il cortisolo (detto appunto “ormone dello stress”) e più il cortisolo interferisce negativamente con l’ipotalamo e con l’ovulazione/mestruazione.
Lo stress all’origine di questo tipo di amenorrea può essere di tanti tipi diversi, ma in ogni caso pericolosi per il delicato equilibrio ormonale femminile:
- stress fisico, indotto da una esagerata attività sportiva;
- stress psichico, causato da eventi difficili da accetare o da gestire, o anche da uno stile di vita frenetico e logorante;
- stress affettivo, come può essere, per esempo, quello causato da una grande deluzione d’amore;
- stress metabolico, dovuto a eccessivo dimagrimento e a diete rigorose/restrittive, fino a veri e propri disturbi alimentari come l’anoressia e la bulimia. Anche l’eccesso di cibo, comunque – non solo la carenza – può causare infiammazione dell’ipotalamo, interferendo con l’ovulazione e il ciclo mensile.
Amenorrea post pillola
Nelle donne che assumono a lungo la pillola, a scopo anticoncezionale o curativo (come nel caso della sindrome dell’ovaio policistico), quando se ne interrompe l’uso, le mestruazioni spesso non si ripresentano puntualmente il mese successivo. In genere questo fenomeno si manifesta per un paio di mesi, giusto il tempo per permettere all’organismo di riprendere la produzione degli ormoni necessari a ritrovare il ritmo mensile e la regolarità. Se però l’assenza di mestruazioni si protrae per più di tre mesi, si parla di amenorrea post pillola, una sindrome che non dipende dal dosaggio ormonale della pillola o dalla durata del suo utilizzo, ma varia da donna a donna e può protrarsi anche per un anno prima del ritorno alla normalità. La ripresa delle mestruazioni dopo l’interruzione della pillola avviene spesso in modo irregolare e non prevedibile, per cui è importante sapere che è possibile rimanere incinta.
Conseguenze dell’amenorrea
Se non viene diagnosticata e affrontata in modo adeguato, l’amenorrea protratta a lungo può incidere negativamente sulla salute delle ossa provocandone una riduzione della densità (osteopenia). Se responsabile del problema è una carenza degli ormoni femminili, si può andare incontro a una vera e propria osteoporosi, che provoca fragilità delle ossa e facilità alle fratture, come succede spesso dopo la menopausa. Se l’amenorrea è dovuta un disturbo dell’ipotalamo, dell’ipofisi o delle ovaie e alla relativa mancanza di ovulazione, la conseguenza più evidente è l’infertilità.
Diagnosi ed esami amenorrea
Nel caso in cui una donna smetta di avere le mestruazioni e non sia incinta, in allattamento o in menopausa, non deve temporeggiare: è importante che si rivolga il prima possibile al ginecologo per capire cosa sta succedendo.
Lo specialista procederà con un colloquio dettagliato, per mettere a fuoco i sintomi e lo stato di salute generale dell’interessata (anamnesi), oltre che con una visita approfondita, quindi, prescriverà una serie di accertamenti utili per tracciare un quadro chiaro della situazione.
In alcuni casi di amenorrea, è sufficiente eseguire una serie di analisi del sangue mirate a misurare la concentrazione di determinati ormoni (TSH, prolattina, FSH, LH) e un’ecografia pelvica per scoprire se sono presenti disturbi o anomalie. Se l’ecografia non è sufficiente a rilevare la situazione dell’apparato genitale, possono essere effettuate l’isteroscopia (ecografia endoscopica dell’utero) e l’isterosalpingoscopia (radiografia con mezzo di contrasto dell’utero e delle tube di Falloppio).
In altri casi possono essere necessarie indagini come la Tc (tomografia computerizzata) o la risonanza magnetica della testa per valutare la salute dell’ipofisi o dell’ipotalamo.
Cure amenorrea
La terapia per l’amenorrea dipende dal disturbo che l’ha provocata. Una volta individuata la causa, il ginecologo può decidere se e quali trattamenti intraprendere, che possono essere sia di tipo farmacologico sia, più raramente, di tipo chirurgico.
Se l’amenorrea è determinata dalla sindrome dell’ovaio policistico, la cura prevede l’uso di farmaci come la pillola anticoncezionale. Se è dovuta a un deficit o a un eccesso del peso corporeo, il trattamento consiste in una adeguata dieta ingrassante o dimagrante, affiancata – in caso di anoressia, bulimia o altri disturbi nervosi – da una psicoterapia di sostegno: l’acquisizione di uno stile alimentare corretto avrà come effetto secondario anche la normalizzazione del flusso mestruale. Lo stesso effetto avrà la limitazione dell’esercizio fisico nelle sportive. Se l’amenorrea dipende dallo stress sono utili le tecniche di respirazione e di rilassamento, oltre che la psicoterapia. Se invece è dovuta all’assunzione di un farmaco antipertensivo o antidepressivo o di altro tipo, bisogna sostituire quel tipo di farmaco.
Quando il problema nasce a livello dell’ipotalamo o dell’ipofisi si rende necessario un delicato intervento chirurgico a livello cerebrale. Se si è in presenza di aderenze o anomalie anatomiche dell’apparato genitale la soluzione è sempre chirurgica. In caso di amenorrea post pillola, il quadro cambia da donna a donna: sarà il ginecologo a indicare la soluzione più adatta.
Scopri anche:
- Cosa è l’endometriosi
- Calcola i giorni fertili
- Calcola il ciclo mestruale
- Calcola il periodo di ovulazione
Testo a cura di Silvia Huen. Ultimo aggiornamento Marzo 2024.
