Argomenti trattati
Il legame tra allergie alimentari e svezzamento merita un’attenzione sempre maggiore. Infatti lo svezzamento è un periodo delicato nello sviluppo del bambino perché è il momento in cui vengono introdotti nuovi alimenti. Sostanze sconosciute entrano in contatto con il sistema di difesa del piccolo e possono quindi innescare reazioni di una certa entità, caratterizzate dalla comparsa di sintomi di diverso tipo. Vediamo dunque che legame esiste tra allergie alimentari e svezzamento e come è possibile limitare il rischio della loro comparsa.
Che cosa sono le allergie
Il termine allergia (o, più esattamente, reazione allergica) indica una risposta esagerata del sistema di difese dell’organismo, il sistema immunitario, nel momento in cui incontra una sostanza che riconosce come pericolosa. Queste sostanze possono essere inalate (come gli acari della polvere o i pollini delle piante), entrare in contatto con la pelle (un esempio classico è il lattice) o essere ingerite (come appunto gli alimenti e molti farmaci). Si tratta però di sostanze innocue per la maggior parte delle persone. In pratica ci sono persone che, nei confronti di queste sostanze sviluppano un problema di ipersensibilità. Se le inalano, le ingeriscono o le toccano, vanno incontro a una serie di malesseri, che possono coinvolgere l’apparato respiratorio, quello digerente e la pelle.
Cosa sono e come si manifestano le allergie alimentari
Le allergie alimentari compaiono quando la sostanza non tollerata (detta allergene) provoca una reazione eccessiva da parte del sistema immunitario, l’insieme di strategie difensive che l’organismo possiede per difendersi normalmente dall’attacco di virus, batteri e altri agenti nocivi. Di solito, per esempio, il sistema immunitario si attiva quando la persona entra in contatto con un virus, come quello dell’influenza: la febbre è il segnale che il sistema immunitario sta cercando di combattere quella malattia.
Nelle persone con allergie alimentari, quando l’allergene (una sostanza normalmente innocua, ma percepita dal loro sistema immunitario come pericolosa) viene ingerito, si attivano alcuni anticorpi, pronti a distruggerlo. Gli anticorpi dell’allergia, detti anche IgE (immunoglobuline E), vengono prodotti in quantità eccessiva e coinvolgono anche altre cellule con funzioni difensive, come i basofili e i mastociti.
Queste cellule difensive, entrate in contatto con l’allergene, liberano istamina, una sostanza chimica altamente irritante responsabile del gonfiore e dell’arrossamento di tessuti e mucose. La reazione non avviene però al primo contatto con l’alimento sospetto, ma nei contatti successivi, cioè dopo che sono stati prodotti gli anticorpi specifici che innescano la liberazione dell’istamina.
Perché le allergie alimentari sono in aumento nei bambini
Gli esperti richiamano l’attenzione sul legame tra allergie alimentari e svezzamento perché questo problema è in aumento. Lo studio EPIFA (Epidemiology of Paediatric Italian Food Allergy), ha messo in evidenza che negli ultimi anni le allergie alimentari sono notevolmente aumentate rispetto al passato. Lo studio, condotto dal 2009 al 2021 in tutte le province della Campania, monitorando un campione di 105.151 bambini di età compresa tra 0 e 14 anni, ha rilevato un aumento progressivo dello sviluppo di allergie, con un’incidenza maggiore nella fascia di età inferiore ai 3 anni, dove i casi sono addirittura triplicati. “Le ragioni che portano all’aumento delle allergie alimentari sono legate a fattori epigenetici, ossia all’influenza dell’ambiente esterno sull’organismo” spiega il professor Alessandro Fiocchi, Direttore Uoc di Allergologia, Ospedale Pediatrico Bambino Gesù di Roma. “Questi fattori possono già essere presenti durante la gravidanza e si innestano su un organismo predisposto a sviluppare forme allergiche”.
Le possibili cause dell’aumento delle allergie alimentari
La prima causa della comparsa di allergie, anche di tipo alimentare, è la predisposizione a sviluppare un’allergia, che può essere di altro tipo rispetto a quello di cui soffrono i genitori. Se entrambi i genitori sono allergici a qualche sostanza, vi è più del 50 per cento di possibilità che anche il piccolo sia colpito da qualche manifestazione allergica. Anche i bimbi nati da genitori non allergici, però, possono sviluppare un’allergia durante i primi anni di vita, con una probabilità che si aggira intorno al 10-15 per cento. Ma vediamo nel dettaglio quali sono le cause che oggi possono, rispetto al passato, favorire la comparsa di una allergia alimentare in un bambino.
- Obesità della mamma e fattori di stress esterni vissuti in gravidanza, come malattie fisiche o psichiche;
- disbiosi materna, vale a dire alterazione della flora batterica benefica nell’organismo della madre;
- esposizione a xenobiotici, ossia a sostanze estranee all’organismo, con un effetto nocivo, per esempio le micropolveri presenti nell’atmosfera inquinata o le microplastiche che oggi si trovano anche nell’acqua potabile e negli alimenti;
- uso eccessivo e non sempre necessario di antibiotici come trattamento per malattie;
- impiego non giustificato di antisettici e disinfettanti per l’ambiente che uccidono anche batteri amici, alleati della salute;
- consumo di alimenti ultraprocessati (cioè ultralavorati), il cosiddetto ‘cibo spazzatura’, povero di fibre e di nutrienti di qualità, che nei paesi occidentali e anche in Italia viene consumato sempre di più dai bambini, anche dai più piccoli.
Questi fattori sono alla base di uno stato infiammatorio cronico dell’organismo che altera l’attività del sistema immunitario e sembra giustificare anche altre malattie in aumento, come la dermatite atopica, il diabete di tipo I e la celiachia.
I sintomi delle allergie alimentari
I sintomi con cui si manifestano le allergie sono diversi: possono essere a carico dell’apparato respiratorio (tosse, asma, rinite), di quello digerente (diarrea e vomito), o della pelle con comparsa di eczemi e orticaria.
I sintomi delle allergie alimentari sono subdoli, perché non coinvolgono solo l’apparato digerente, ma spesso anche quello respiratorio, oltre che la pelle. Ecco i più comuni:
- diarrea, nausea e vomito;
- tosse, crisi di asma, svenimenti;
- arrossamento cutaneo e gonfiore.
Lo shock anafilattico
Una manifestazione seria che va prevenuta e gestita con attenzione è lo shock anafilattico. I sintomi dello shock anafilattico (o allergico) sono molto diversi tra di loro. Ecco i più frequenti:
- aumento della frequenza respiratoria, difficoltà a respirare, crisi simili a quelle dell’asma;
- nausea, vomito, dolori addominali;
- calo della pressione arteriosa, tachicardia;
- vertigini, ansia, torpore degli arti;
- pallore, prurito, cianosi degli arti.
Quali sono gli alimenti allergizzanti e come introdurli
C’è un collegamento sicuro tra comparsa di allergie alimentari e svezzamento perché è proprio durante questa fase, dal quarto mese di vita fino all’anno di età, che si manifestano i sintomi. È quindi essenziale la gestione di uno svezzamento corretto, con l’introduzione degli alimenti potenzialmente allergizzanti in una fase ben precisa. “Fino a qualche anno fa si tendeva a posticipare l’introduzione dei cibi a rischio allergia, nella convinzione che così il sistema immunitario del bambino fosse più maturo” continua il professor Fiocchi. “Recenti scoperte hanno invece fatto capire che alcuni alimenti risultano meno allergizzanti se introdotti in una fase più precoce. E’ il caso per esempio, delle arachidi, che sono parte integrante dell’alimentazione nei paesi anglosassoni”.
Il discorso non vale però per tutti i cibi, quindi è bene non esagerare nemmeno all’opposto, cioè non iniziare a offrire al bambino qualsiasi cibo fin da subito: per il latte vaccino e i prodotti a base di grano, infatti, è bene attendere. In generale il consiglio è seguire le regole dello svezzamento proposte di volta in volta dal pediatra del piccolo, evitando di prendere iniziative.
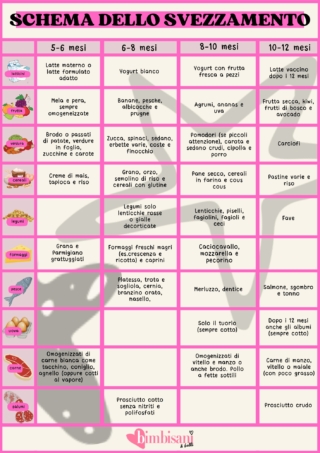
Lo schema dello svezzamento
Ecco qualche indicazione di massima per l’introduzione degli alimenti durante lo svezzamento, ricordando sempre di parlarne con il pediatra.
- Latte e latticini: il latte vaccino non va proposto prima dell’anno di vita per motivi nutrizionali. Se la mamma non è in grado di allattare, deve farsi indicare dal pediatra un latte formulato adatto. Il primo formaggio che si può proporre al piccolo già a inizio svezzamento è il parmigiano reggiano.
- Cereali: il grano (che è la maggior fonte di glutine, potenzialmente causa di celiachia) e i suoi derivati come il pane e la pasta vanno introdotti a partire dal sesto mese del piccolo. Prima il bimbo può consumare creme di mais, tapioca e riso, privi di glutine e di allergeni.
- Verdure: dai quattro cinque mesi, quando inizia lo svezzamento, si possono proporre al piccolo i passati di patate, verdure in foglia, zucchine e carote, le verdure più sicure.
- Carne: l’allergia alla carne è rara, ma fino al 20% degli allergici al latte possono reagire anche alla carne bovina se non è ben cotta. Per questo è importante che prima dell’anno di vita la carne sia somministrata ben cotta, idealmente in forma di omogeneizzato o liofilizzato: questi prodotti, certificati e igienicamente sicuri, mettono il piccolo anche al riparo dalle allergie. Nel processo di preparazione vengono infatti rispettati i nutrienti, ma sono eliminati gli allergeni. Questo procedimento è impossibile da compiere a casa con i normali sistemi di cottura della carne.
- Pesce: le reazioni allergiche sono infrequenti ma importanti; per questo va inserito con cautela tra i 6 e gli 8 mesi. Va data la preferenza ai tipi più digeribili come trota, sogliola, platessa.
- Uova: insieme con le arachidi, sono l’altro alimento per il quale si potrebbe avere qualche beneficio con l’introduzione precoce, anche se non tutti gli studi sono concordi. La tradizionale impostazione di proporre l’uovo a 10-12 mesi può essere rivista, anticipandolo, ma anche in questo caso è meglio parlare con il pediatra.
- Frutta: nei primi mesi sono consigliabili mela e pera, sempre omogeneizzate. Quindi si può proporre la banana e poi gli agrumi. Nel secondo semestre, via libera a fragole, mirtilli, lamponi. Attenzione anche al kiwi, ricco di allergeni: come per il pesce, può dare reazioni nelle prime somministrazioni; ma non c’è motivo di ritardarne l’assunzione rispetto alle abitudini familiari.
- Legumi: si può iniziare con le lenticchie, i piselli, i fagioli e i ceci dal settimo-ottavo mese. È proprio un legume, l’arachide, l’alimento per il quale è più provata l’efficacia della introduzione precoce. Se viene offerta tra il sesto e l’ottavo mese a bambini già allergici all’uovo e con dermatite atopica, in questo specifico gruppo di bimbi l’allergia all’arachide si sviluppa in maniera significativamente minore. “Per questo, è entrata in voga la pratica dell’introduzione precoce di arachidi nelle popolazioni ad alta endemia di questa allergia: si tratta delle popolazioni anglosassoni” precisa l’esperto. “Nei Paesi dove la frequenza di allergia all’arachide è minore, invece, questo alimento non deve essere necessariamente introdotto precocemente”.
Che cosa fare se si sospetta allergia alimentare
Se compaiono sintomi tali da far pensare a un problema di allergia, è bene parlarne con il pediatra, che potrà indicare una visita allergologica per individuare l’alimento responsabile del disturbo. I passaggi sono tre.
- L’anamnesi. Consiste in una conversazione tra il medico e la mamma (e con il piccolo, se è in grado di collaborare) su vari aspetti della vita e delle abitudini del bimbo, per capire se ci sono predisposizioni ereditarie o circostanze che possano avere favorito l’insorgere dell’allergia, oltre a qualsiasi altra informazione utile a inquadrare il disturbo nel modo più preciso possibile.
- Lo Skin Prick Test. Questo esame, il primo che si effettua dopo l’anamnesi, valuta la sensibilità della pelle a un allergene. Anche sulla pelle, infatti, si trovano cellule sensibili, reattive agli allergeni alimentari. Si effettua ponendo a contatto con i primi strati di pelle una piccola quantità degli allergeni sospettati. Dopo circa venti minuti, una piccola eruzione cutanea simile a una puntura di zanzara compare nel punto in cui è stato posto l’allergene responsabile. Questo test è molto attendibile e può essere effettuato anche su bimbi molto piccoli.
- Il dosaggio di IgE specifiche. È un esame in vitro, che si basa cioè sull’esame del sangue del bambino allergico. Consiste nel mettere a contatto un piccolo campione di sangue con un allergene, per valutare se sono presenti anticorpi specifici per quell’allergene.
Le regole di prevenzione
L’allattamento al seno è un sistema efficace per prevenire l’allergia. Ogni mamma dovrebbe quindi cercare di allattare il proprio bebè. In questo periodo non è più considerato importante evitare l’ingestione da parte della mamma dei cibi più allergizzanti come pomodoro, crostacei, latticini. In gravidanza la mamma deve smettere di fumare e deve cercare di non esporsi al fumo passivo o a sostanze che potrebbero causare disturbi respiratori, come certi prodotti chimici. La donna dovrebbe cercare di mantenersi con un peso forma accettabile e fare una vita attiva, evitando l’assunzione di farmaci non necessari.
Attenzione all’etichetta
La Regulation (EU) No 1169/2011 ha stabilito, sulla base di indicazioni del Comitato Scientifico per l’Alimentazione Umana, un elenco di allergeni alimentari comuni, che devono sempre essere indicati quando presenti. Essa prevede inoltre che vengano segnalati gli ingredienti composti (per esempio yogurt, pasta, cioccolato) quando costituiscono oltre il 2 per cento del prodotto finito. Se, poi, essi contengono allergeni, il produttore deve indicarli evidenziandoli (nel caso, per esempio, di una farcitura con crema alle nocciole, l’etichetta del prodotto deve segnalare “contiene nocciole”).
Ecco gli allergeni più a rischio:
- cereali contenenti glutine (cioè grano, segale, orzo, avena, farro, kamut) e prodotti derivati;
- crostacei e prodotti a base di crostacei;
- uova e prodotti a base di uova;
- pesce e prodotti a base di pesce;
- arachidi e prodotti a base di arachidi;
- soia e prodotti a base di soia;
- latte e prodotti a base di latte (compreso il lattosio, lo zucchero del latte);
- frutta secca a guscio:
- mandorle (Amigdalus communis L.);
- nocciole (Corylus avellana);
- noci comuni (Juglans regia);
- noci di acagiù (Anacardium occidentale);
- noci pecan (Carya illinoiesis);
- noci del Brasile (Bertholletia excelsa);
- pistacchi (Pistacia vera);
- noci del Queensland (Macadamia ternifolia);
- sedano e prodotti a base di sedano;
- senape e prodotti a base di senape;
- semi di sesamo;
- anidride solforosa e solfiti (conservanti) in concentrazioni superiori a 10 mg/Kg o 10 mg/l .
Indicazione allergeni
L’indicazione degli allergeni è obbligatoria anche quando:
- vengono dichiarati allergeni con il nome della categoria: la dicitura “farina di cereali” non è più sufficiente, ma è necessaria l’esplicita dichiarazione “contiene glutine”;
- sono citati ingredienti complessi (per esempio: se è presente cioccolato al latte, il termine “latte” deve essere precisato);
- un allergene è contenuto in un additivo, come la lecitina di soia nel cioccolato;
- un allergene funge da supporto o solvente di aromi: per esempio, in caso di aroma di fragola che ha come supporto latte in polvere l’etichetta deve segnalare anche la presenza di latte;
- un allergene è parte di un additivo (per esempio, va riportata la farina di frumento impiegata per facilitare il distacco di un prodotto dolciario da forno dalla rispettiva formella o dal piano di cottura).
Uno dei problemi più importanti per i consumatori allergici è la mancanza nella comunità europea di una legislazione sull’etichettatura precauzionale. La mamma di un bambino allergico al latte si può trovare in imbarazzo di fronte a diciture quali ‘potrebbe contenere latte’ o ‘prodotto in uno stabilimento che processa anche latte’. Su questa tematica il Codex Alimentarius ha recentemente incaricato una commissione della Organizzazione Mondiale della Sanità e della FAO di esprimere delle proposte di soluzione. Le proposte sono attualmente alla valutazione del Codex per potere arrivare a una legislazione che protegga il consumatore, ma non gli imponga eccessive limitazioni.






